El precio de la COVID en el cerebro: surgen nuevas pistas
Una barrera hematoencefálica con fugas y una inflamación podrían explicar algunos de los síntomas cognitivos de la COVID-19.
20 marzo 2024.- Pérdida del olfato , dolores de cabeza, problemas de memoria: la COVID-19 puede provocar una inquietante tormenta de síntomas neurológicos que dificultan las tareas cotidianas. Ahora una nueva investigación se suma a la evidencia de que la inflamación en el cerebro podría ser la causa de estos síntomas .
No todos los datos apuntan en la misma dirección. Algunos estudios nuevos sugieren que el SARS-CoV-2 , el virus que causa el COVID-19, infecta directamente las células cerebrales. Esos hallazgos refuerzan la hipótesis de que la infección directa contribuye a los problemas cerebrales relacionados con la COVID-19. Pero la idea de que la inflamación cerebral es clave ha recibido nuevo apoyo: un estudio, por ejemplo, ha identificado áreas cerebrales específicas propensas a la inflamación en personas con COVID-19 1 .
Todo el conjunto de la literatura está empezando a reunirse un poco más ahora y a darnos respuestas más concretas.
Tormenta inmunológica
Cuando los investigadores comenzaron a buscar un culpable de los problemas cerebrales causados por el COVID-19, la inflamación rápidamente se convirtió en el principal sospechoso. Esto se debe a que la inflamación (la avalancha de células inmunitarias y sustancias químicas que el cuerpo libera contra los intrusos) se ha relacionado con los síntomas cognitivos causados por otros virus , como el VIH.
El SARS-CoV-2 estimula una fuerte respuesta inmune en todo el cuerpo, pero no estaba claro si las propias células cerebrales contribuyeron a esta respuesta y, de ser así, cómo.
Los científicos han observado muestras de cerebro de personas que habían muerto de COVID-19 y no encontraron ninguna célula infectada con SARS-CoV-2. Pero sí encontraron que estas personas tenían más actividad inmune en ciertas áreas del cerebro que las personas que murieron por otras causas. Esta actividad inusual se notó en regiones como el bulbo olfatorio , que participa en el olfato, y el tronco del encéfalo, que controla algunas funciones corporales, como la respiración. Sólo se observó en los cerebros de personas que habían muerto poco después de contraer el virus.
Para los científicos, estas observaciones sugieren que la inflamación causada por COVID-19 fuera del cerebro desencadena una respuesta inmune en áreas específicas del cerebro al principio de la infección, lo que podría contribuir a los síntomas neurológicos. Se sospecha que si la neuroinflamación persiste, podría provocar síntomas cerebrales relacionados con el COVID prolongado , la compleja constelación de síntomas que pueden durar meses o años después de la infección. Los hallazgos de estas investigaciones fueron publicados en Nature Neuroscience 1 .
Barrera con fugas
Pero, ¿cómo influirían las moléculas del resto del cuerpo en la inflamación del cerebro? En este caso, se ha descubierto que la barrera hematoencefálica , que separa el cerebro del resto del cuerpo, puede romperse durante la infección por SARS-CoV-2.
El equipo descubrió que esta barrera es más permeable en personas con COVID prolongado y ' confusión mental ' (problemas con la memoria, la concentración y la toma de decisiones) que en personas no infectadas o personas que tienen COVID prolongada pero sin confusión mental. Los resultados, publicados en Nature Neuroscience 2 , apuntan a una ruta clara para que las moléculas inmunes entren en el cerebro, donde podrían provocar confusión mental.
El equipo investigador descubrió que la sangre de estos individuos estaba repleta de moléculas inflamatorias, que potencialmente podrían cruzar al cerebro a través de la barrera con fugas.
Invasión cerebral
Aunque la mayoría de la evidencia apunta a la neuroinflamación como la fuente de los síntomas, algunos estudios respaldan la teoría de la infección directa.
Por ejemplo, un equipo diferente del University College Dublin ha descubierto que las neuronas humanas y otras células cerebrales en placas de laboratorio pueden infectarse con SARS-CoV-2 e incluso liberar virus infecciosos en su entorno. Los investigadores también descubrieron que bloquear una proteína particular en las células cerebrales las protegía de la infección por SARS-CoV-2.
El virus necesita unirse a esta misma proteína para infectar otros tipos de células, incluidas las células pulmonares. Esto respaldaría un modelo en el que el virus puede afectar directamente al cerebro. El trabajo se publicó en el servidor de preimpresión 3 de bioRxiv y aún no ha sido revisado por pares.
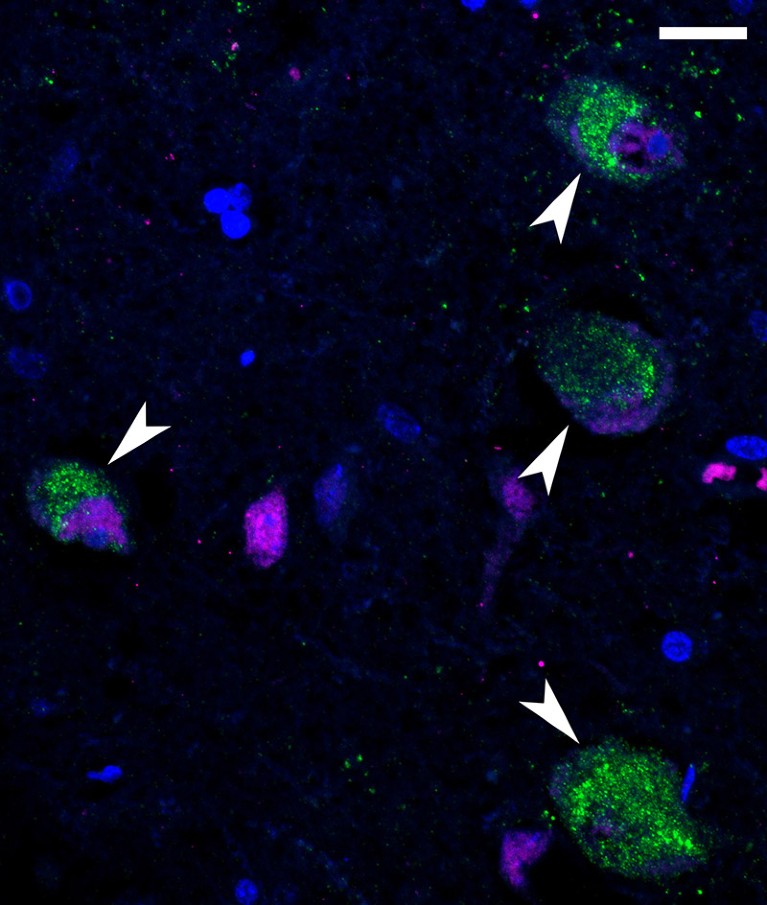
Los componentes del SARS-CoV-2 (verde) salpican las neuronas (magenta) de una persona que murió de COVID-19. Fuente: NIAID (CC BY 2.0)
Otro equipo infectó con éxito neuronas dopaminérgicas, que utilizan la molécula de señalización dopamina para comunicarse. La neurocientífica Shuibing Chen de la Universidad de Cornell en Ithaca, Nueva York, y su equipo descubrieron que la infección provocaba que estas neuronas, pero no otras, entraran en un estado llamado senescencia , que se asocia con el envejecimiento y tiene un patrón característico de actividad genética que incita a las células a liberar moléculas inmunes.
Cuando los investigadores analizaron el tejido de autopsias de personas que habían muerto de COVID-19, volvieron a ver el patrón genético relacionado con la senescencia en un área del cerebro plagada de neuronas dopaminérgicas. Los autores del estudio creen que la senescencia y la secreción resultante de factores inflamatorios de estas células podrían ser la base del daño cerebral inducido por la COVID-19 y posiblemente de efectos neurológicos. El estudio fue publicado en Cell Stem Cell 4 .
Factores complejos
Pero sólo una pequeña cantidad de células cerebrales se infectaron en las placas de laboratorio y faltan pruebas concluyentes de infección viral del cerebro en personas con COVID-19.
Aunque hay estudios que respaldan la infección neuronal directa, en el ámbito investigador se reconoce la importante contribución de las células inmunitarias. Hay datos que respaldan ambas teorías, pero los síntomas que experimentan las personas encajarían con la respuesta inflamatoria.
En última instancia, todos estos estudios apuntan a posibles dianas terapéuticas y biomarcadores. Por ejemplo, el medicamento para la diabetes metformina bloqueó la senescencia inducida por virus en las neuronas en el estudio de Chen, lo que lo convierte en una posible opción terapéutica.
Pero los síntomas cerebrales del COVID-19 probablemente sean causados por una combinación de factores, lo que complicaría el tratamiento de los problemas cognitivos, particularmente en los casos de COVID prolongado.































COMENTARIOS